مرض
الجمدة/من
ويكيبيديا، الموسوعة الحرة
معلومات عامة
الاختصاص طب الجهاز العصبي
من
أنواع التغفيق
أدوية{{أوكسيبات الصوديوم
حالات
مشابهة تخشب
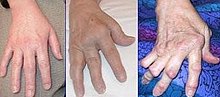
مرض الجمدة أو نوبة خمود (بالإنجليزية: Cataplexy) من الأمراض النادرة في العالم، حيث يسبب ضعف العضلات مصحوبا بالوعي الكامل في حالات الانفعال الشديد، مثل الضحك، أو البكاء، أو الخوف. يصيب مرض الجمدة ما يقرب من 70٪ من الناس المصابين بالنوم القهري،
وينجم عن التدمير المناعي الذاتي للخلايا العصبية التي تُنتِج هيبوكريتين (ويسمى أيضا أوركسين)، الذي ينظم الإثارة واليقظة. حدوث الجمدة دون النوم القهري نادر، وسببه غير معروف.
العلامات والأعراضيُظهر المرض نفسه في شكل ضعف العضلات الذي قد يتراوح من مجرد ارتخاء في عضلات الوجه إلى الشلل الكامل للعضلات مع تدهور الوضع. وتكون النوبات قصيرة، حيث يستمر معظمها من بضع ثوان إلى بضع دقائق، وعادة ما تنطوي على سقوط الفك، وضعف الرقبة، و/أو التواء الركبتين. وعادة ما يكون المريض قادر على تجنب الإصابة؛ لأنه يتعلم أن يلاحظ الشعور باقتراب حدوث النوبة، وعادة ما يكون السقوط بطيء وتقدمي،
وقد يصبح الكلام مبهم والرؤية ضعيفة (ازدواج الرؤية، وعدم القدرة على التركيز)، ولكن يبقى السمع والوعي طبيعيين.
تُشفى نوبات الجمدة ذاتياً دون حاجة للتدخل الطبي. إذا استلقى الشخص براحة، فإنه قد ينتقل إلى النعاس، أو الهلوسة النعاسية، أو فترة نوم حركة العين السريعة. وفي حين أن نوبة الجمدة تتفاقم مع الإعياء، فإنه يختلف عن نوبات النوم القهري، وعادة، ولكن ليس دائماً، ما ينجم عن ردود فعل عاطفية قوية، مثل الضحك، والغضب، والدهشة، والرعب، والحرج، أو عن طريق الجهد البدني المفاجئ، وأحد الأمثلة المعروفة على ذلك هو رد فعل بوب بيمون في أولمبيات القفز الطويل لعام 1968 عند معرفته بأنه قد كسر الرقم القياسي العالمي السابق بأكثر من 0.5 متر (2 قدم). وقد تحدث الهجمات الانتحارية أحيانا بشكل عفوي مع عدم وجود محفز عاطفي محدد.
الآليةيعتبر مرض الجمدة ثانوي عندما يكون بسبب آفات محددة في الدماغ تسبب نضوب الناقل العصبي هيبوكريتين. ويرتبط مرض الجمدة الثانوي مع آفات محددة تقع في المقام الأول في تحت المهاد الجانبي والخلفي، بينما الجمدة الناجم عن آفات جذع الدماغ غير شائع. وتشمل الآفات أورام الدماغ أو جذع الدماغ والتشوهات الشريانية الوريدية. وتشمل بعض الأورام الورم النجمي، و الورم الأرومي الدبقي، و الورم الدبقي. ويمكن رؤية هذه الآفات مع تصوير الدماغ، ولكن قد يكون من الصعب ملاحظتها في مراحلها المبكرة. وتشمل الحالات الأخرى التي يمكن وجود مرض الجمدة معها نقص التروية، و التصلب المتعدد، وإصابة الرأس، و متلازمة الأباعد الورمية، والالتهابات مثل التهاب الدماغ. وقد يحدث أيضا بشكل مؤقت أو بشكل دائم بسبب الآفات في منطقة ما تحت المهاد التي تسببها الجراحة، وخاصة مع استئصال الأورام الصعبة. وتعطل هذه الآفات أو العمليات المعممة الخلايا العصبية المفرزة للهيبوكريتين ومساراتها التي تتحكم في التثبيط الطبيعي لانخفاض توتر العضلات، مما يؤدى إلى ونى العضلات.
نظريات حدوث النوباتتحدث حالة من الشلل العضلي تشبه ظاهرة نوم حركة العين السريعة في وقت غير مناسب، ويحدث فقد توتر العضلات هذا عن طريق تثبيط هائل للعصبونات الحركية في الحبل الشوكي، وعندما يحدث ذلك أثناء الاستيقاظ، يفقد المريض السيطرة على عضلاته. وكما هو الحال في نوم حركة العين السريعة، يستمر الشخص في التنفس ويكون قادر على السيطرة على حركات العين.
الهيبوكريتر ينتنظم منطقة ما تحت المهاد في الدماغ الوظائف الأساسية لإطلاق الهرمونات، والتعبير العاطفي، والنوم. وخلصت دراسة أجريت في عام 2006 في «مجلة توهوكو للطب التجريبي» إلى أن الهيبوكريتين العصبي، الذي ينظمه تحت المهاد، قد انخفض بشكل ملحوظ في المشاركين في الدراسة من المصابين بأعراض مرض الجمدة. الأوركسين، المعروف أيضا باسم هيبوكريتين، هو مادة كيميائية أولية مهمة في تنظيم النوم وكذلك حالات اليقظة. ويرتبط نقص هيبوكريتين أيضاً مع انخفاض مستويات الهستامين والأدرينالين، وهي مواد كيميائية هامة في تعزيز اليقظة، الإثارة.
التشخيص عادة ما يتم تشخيص النوم القهري ومرض الجمدة عن طريق ظهور الأعراض،
حيث أن ظهور الأعراض الأربعة (النعاس المفرط أثناء النهار، والشلل في بداية النوم، والهلوسة التنويمية، وأعراض الجمدة) هو دليل قوي على تشخيص النوم القهري. وغالباً ما يتم إجراء اختبار كُمُون النوم المتعدد (MSLT) من أجل تحديد كمية النعاس أثناء النهار.
العلاج يتم علاج مرض الجمدة باستخدام الأدوية، ولا توجد علاجات سلوكية. وسوف يحاول الأشخاص الذين يعانون النوم القهري تجنب الأفكار والمواقف التي يعرفون أنها من المرجح أن تثير مشاعر قوية؛ لأنهم يعرفون أن هذه المشاعر غالباً ما تؤدي إلى نوبات الجمدة.
جاما-هيدروكسي بيوتيريت قد وُجِدَ أن أوكسيبات الصوديوم وجاما هيدروكسي بيوتيريت فعّالان في تقليل عدد نوبات الجمدة. وتكون أوكسيبات الصوديوم آمنة عموماً، وهي عادةً العلاج الموصى به.
مضادات الاكتئابإذا كانت العلاجات أعلاه غير ممكنة، يوصى باستخدام الفنلافاكسين، ولكن الأدلة حول الاستفادة منه ليست جيدة.وتشمل العلاجات السابقة مضادات الاكتئاب ثلاثية الحلقات، مثل إيميبرامين، أو كلوميبرامين، أو بروتريبتيلين، وقد تستخدم مثبطات أكسيداز أحادي الأمين لعلاج أعراض كل من الجمدة وبداية نوم حركة العين السريعة لشلل النوم والهلوسة التنويمية.
البحوث يتم إجراء بحوث عن العلاج الجيني بالهيبوكريتين وزرع خلايا الهيبوكريتين لعلاج النوم القهري مع الجمدة.
انظر أيضًا قائمة الأمراض النادرة في العالم
مرض نادر
مرض نيمان-بيك
💥💥💥💥💥
ورغيلونس من ويكيبيديا، الموسوعة الحرة
مورغيلونس
معلومات عامة
الاختصاص طب الجلد، وطب نفسي، وطب الأسرة
من
أنواع داء طفيلي وهمي
مورغيلونس (بالإنجليزية: Morgellons) هو اسم غير رسمي لحالة جلد مشخصة ذاتيًا والتي لا أساس لها علميًا ويعاني فيها الأفراد من تقرحات يعتقدون أنها تحتوي على مادة ليفية. مورغيلوس ليست مفهومة جيدًا، لكن الإجماع الطبي العام هو أنها شكل من أشكال الطفيليات الوهمية. عادة ما تكون القروح نتيجة للخدش القهري، وعندما يتم تحليل الألياف، يتبين باستمرار أنها نشأت من القطن والمنسوجات الأخرى.تم تسمية الحالة في عام 2002 من قبل ماري ليتاو، وهي أم رفضت التشخيص الطبي لطفيلي ابنها الوهمي. اختارت الاسم من رسالة كتبها طبيب في منتصف القرن السابع عشر. نجحت ليتاو وآخرون في مؤسسة مورغيلونس للأبحاث (Morgellons Research Foundation) التابعة لها في الضغط على أعضاء الكونغرس الأمريكي ومراكز السيطرة على الأمراض والوقاية منها للتحقيق في الحالة في عام 2006. أصدر باحثو مراكز السيطرة على الأمراض والوقاية منها (CDC) نتائج دراستهم متعددة السنوات في يناير 2012، مما يشير إلى عدم وجود كائنات مرضية في العينات المأخوذة من الأفراد الذين تم فحصهم وأن الألياف التي تم العثور عليها كانت على الأرجح من القطن، وتوصلوا إلى أن الحالة كانت «مشابهة لما تم التعرف عليه بشكل أكثر شيوعًا مثل الإصابة الوهمية».
أعراضيشكو منه 14 ألف شخص حول العالم، وتظهر عوارضه من خلال بزوغ ألياف سوداء وحمراء وزرقاء من الجلد، مع شعور بالوخز. يترافق هذا المرض مع إحساس بالتعب وفقدان للذاكرة وآلام في المفاصل، وينبع اسمه من المنطقة التي ظهر فيها للمرة الأولى في فرنسا، عندما قضى على بعض الأطفال إثر بزوغ شعر أسود من جلدهم بالقرن الـ17. يشبه داء الواهنة في الطب الشعبي.
مجتمع وثقافة
يخضع مرض مورغيلونس، الذي طالما صنفته الجالية العلمية لسنوات عدة كمرض نفسي، لدراسة دقيقة في مراكز منظمة (Disease Control and Prevention) الأميركية المشرفة على برامج البحوث والوقاية من الأمراض. في بادئ الأمر، اعتقد الأطباء أن الأشخاص المصابين بهذا المرض “مجانين” يعانون من عوارض الهلوسة الفيروسية التي تجعلهم يؤمنون بأن الفيروسات تمشي على أجسامهم.
مع مرور الوقت، ازداد عدد الأشخاص المصابين بهذا المرض إلى أن وصل إلى بضعة آلاف مما دفع السيدة “ماري ليتاو” (Mary Leitao) إلى تأسيس جمعية في العام 2002، تدعى (Morgellons Research Foundation) يجتمع اليوم تحت سقفها 11 ألف مكتتب، معظمهم يقيمون بكاليفورنيا وتكساس وفلوريدا. ويعاني المصابين بمرض “مورغيلونس” من ظواهر غريبة على جلدهم، كما الحكة الجنونية وبروز ألياف ملونة (زرقاء أو حمراء) من مناطق الإصابة الجلدية.
لم يصنف مرض مورغيلونس أو مرض الألياف بعد من قبل الهيئات الطبية العالمية، كما أنه لم يتم التعرف بعد على الفيروس الذي يسبب هذا المرض.أشار معظم المصابين بهذا المرض إلى مرورهم بأعراض مختلفة كالشعور بزحف حشرات على أجسادهم، أو الشعور باللدغ أو اللسع، إلى جانب العديد من الجروح التي لا تشفى إطلاقاً وتستمر لعدة سنوات.
هذه الجروح أو الخدوش لها أشكال معينة وغير معتادة كوجود ألياف أو خيوط ليفية أبدت تلألؤاً ذاتياً، حين إجراء الفحص بالأشعة فوق البنفسجية، إلى الألوان الزهرية والحمراء والسوداء. كما ظهرت لدى البعض بكرات زغبية أو أشكال تشبه الكبسولات الصغيرة أم بقعاً سوداء مصحوبة بإفرازات سوداء من أماكن الإصابة.
وأبدى معظم المرضى أعراضاً حادة متعلقة بالشعور بالإرهاق والتعب والتدهور الشديد في وظائف الدماغ وفقدان الذاكرة القصيرة المدى والآلام الحادة في المفاصل، والتدهور في قوة البصر والمشاكل العصبية الأخرى.
الأسباب والتعامل
للآن لم يتم تحديد نوعية المرض أو كيفية انتقال العدوى، كما أن سرعة انتشاره وأعراضه الخطيرة يتطلبان تدخلاً عاجلاً من جميع الخبراء في الحقل الطبي، في جميع الدول وعلى جميع المستويات الإدارية الصحية، وذلك للأسباب التالية: المسبب الحقيقي وطرق انتقال العدوى غير معروفة بعد مما يشكل خطراً على الصحة العامة.
لم يتم تعيين الدواء المناسب لمعالجة هذا المرض.
معظم المرضى المصابين بهذا المرض غير قادرين على العيش بصورة طبيعية والبعض منهم ترك عمله بسبب عدم القدرة على الإنتاج.
يتفادى بعض المرضى الإفصاح عن إصابته علناً لتجنب خوف الناس منه ونبذ المجتمع له لا سيما أنه مرض جلدي يسبب النفور والاشمئزاز لدى الكثيرين.
يصيب المرض جميع الفئات العمرية بما فيها الأطفال، ويزداد احتمال انتقال العدوى خاصة في المدارس.
ينتشر المرض بصورة مقلقة بخاصة في ولاية كاليفورنيا الأمريكية أين تضاعف عدد المرضى بصورة كبيرة.
تؤدي الحكة العنيفة إلى حدوث خدوش وجروح من الممكن أن تتطور، بواسطة البكتيريا المتعايشة مع الجسم، إلى عدوى ثانوية كالقوباء أو أي إصابة فطرية أخرى.
وتم مقارنة الألياف البارزة من جلد المرضى بقواعد بيانات مختبراتية أميركية، تحتوي على 90 ألف مركٌب، دون أن تؤول هذه المقارنة إلى أي شيء. كما حاول الباحثون إحراق هذه الألياف عبر حرارة بلغت 700 درجة مئوية. والغريب في الأمر أن هذه الألياف تحول لونها إلى أسود لكن الحرارة العالية جداً لم تستطع تدميرها.
انظر أيضًامرض نادر
قائمة الأمراض النادرة في العالم
💥💥💥💥💥
شرية مائية{{{من ويكيبيديا، الموسوعة الحرة
شرية مائية
معلومات عامة
الاختصاص طب الجلد
من
أنواع شرى، واضطراب جيني
الشرية المائية أو حساسية الماء هي شكلٌ نادر من أشكال الطفح البدني.
العرض المعروف هو رد فعل لألم في الجلد ناتج عن ملامسة الماء. وقد توصف أحيانًا على أنها حساسية بالرغم من أنها ليست رد لإطلاق الهيستامين –مركب يوجد في جميع أنسجة الجسم تطلقه الخلايا استجابة للإصابة والتفاعلات التحسسية والالتهابية والذي يحث على توسيع الشعيرات الدموية-كالأشكال الأخرى من الشرية. ومن الواضح أن هذا المرض لا علاقة له باختلاف درجة حرارة الماء سواء كان باردًا أو ساخنًا ولا يتأثر بالمواد الكيميائية كالفلور والكلور، لأنه يتم إعادة إنتاجه بماء مقطر ومحلول ملحي.
ووفقًا لما قاله جيرالاد فولتشيك: «تمثل الشرية مناطق عابرة ومتمركزة من الوذمة ضمن أنسجة الجلد والتي تظهر على شكل حساسية أو بظهور بقع حمراء أو بنفس لون البشرة أو بلون أبيض غير بارزة أو أن تكون ذات أحجام متنوعة من البقع الباهتة» استُخدم مصطلح الشرية لأول مرة من قِبل الطبيب الأسكتلندي ويليام كولين في عام 1769. وتعود أصل هذه الكلمة من كلمة لاتينية «ارتيكا Urtica» وتعني وغز الشعر أو اللسع كما يتتبع التسلسل الكلاسيكي الصلة مع النباتات المزهرة المعمرة «القرّاص الكبير باللاتينية Urtica dioica» يعود تاريخ الشرية «الارتيكاريا» من 1000-2000 سنة قبل الميلاد مع الإشارة إليها في كتاب " The Yellow Emperor's Inner Classic" أنها طفح جلدي كامن من الرياح والتي كتبها هاونجدي نيجينج. وصف ابقراط الشرية «ارتكاريا» لأول مرة في القرن الرابع باسم داء kindosis بعد الكلمة اليونانية kindo عن نبات القراص الكبير وقد أدى اكتشاف الخلايا الصارية من قِبل بول ايرليك في عام 1879 إلى ظهور الشرية وظهور حالات مشابهة في إطار فكرة شاملة عن حالات الطفح.
الأعراض
الأعراض المتعلقة بالشرية المائية أو بحساسية الماء (الحساسية من الماء) مشابهة لجميع الأنواع الأخرى من قشعريرة الجسد التي تسببها أمور أخرى. ويشمل هذا علامات حمراء متورمة أو خلايا صغيرة مرتفعة أو حكة شديدة أو هيجان الجلد في المناطق التي تتعرض لملامسة الماء. وقد تظهر الأعراض خلال دقائق معدودة بعد ملامسة الجسد للماء. الشرية المائية هي حالة نادرة والتي تتطور فيها الحكة الشرية «الأرتيكاريا» سريعًا بعد ملامسة الجلد للماء، وبغض النظر عن درجة حرارته. تكون الخلايا المرتبطة بالشرية المائية عادةً صغيرة (1-3 مم تقريبًا) وتكون على شكل بقع حمراء أو بلون الجلد (تسمى بقع متورمة حمراء) مع حواف محددة بوضوح. تحدث في الغالب على الرقبة والجزء العلوي من البدن والذراعين ومع ذلك فهي قد تحدث في أي مكان من الجسد. ويعاني بعض الأشخاص من الحكة أيضًا. وبمجرد إزالة مصدر الماء يتلاشى الطفح بشكل عام خلال 30 إلى 60 دقيقة.
السبب
السبب الكامن وراء داء الشرية المائية غير مفهوم تمامًا. اعتبارًا من 2016، الأفكار العلمية الرئيسية حول السبب هي أن الشخص يتفاعل مع كميات ضئيلة من مادة مجهولة مُذابة في الماء، أو أن الماء يتفاعل أو يتحد مع مادة مجهولة موجودة داخل الجلد أو عليه وقد يعود السبب إلى أن الجهاز المناعي للشخص يتفاعل مع هذا المركب. وعلى الرغم من أن الاسم الشائع هو حساسية الماء إلا أنه لا يعتقد العلماء أن هذه الحالة تمثل تقنيًا حساسية حقيقية ضد الماء النقي.
التشخيص
يبتدئ تشخيص داء الشرية المائية وسيتم بعد ذلك وضع المريض في اختبار معالجة المياه حيث سيستعمل الماء على الجزء العلوي من الجسم لمدة 30 دقيقة. ويمكن وضع الماء مباشرة على الجلد أو قد يتم وضعه على منشفة ورقية منقوعة. وفي العديد من الحالات، يتم استخدام الماء المقطر وماء الصنبور والماء الملحي للتحقق من وجود اختلاف في رد الفعل. بعد إزالته، سيتم فحص الجلد من أجل معاينة رد الفعل لمدة زمنية تتراوح بين 10-15 دقيقة ولأن الشرية المائية تصاحب في كثير من الأحيان أنواع أخرى من الشرية الفيزيائية، فقد يقوم الطبيب بإجراء اختبارات للتحقق من الحالات الأخرى. يمكن وضع مكعب ثلج على الساعد لبضع دقائق للتحقق من الشرية الباردة «خلل تتشكل فيه خلايا أو بقع حمراء كبيرة على الجلد بعد التعرض لمنبه بارد»، وسيتم التعرض لحمام ساخن للتحقق من الشرية الكولونية «وهو نوع من الشرى الجسدي الذي يظهر عندما يتعرق الشخص أو تزداد درجة حرارة جسمه الأساسية» وسيتم فحص الآفات لتحديد السبب الجذري لظهورها. تتكون تقييمات الشرية المائية من التاريخ المرضي واختبار تحدي الماء. الاختبار المعياري للشرية المائية هو تطبيق لضغط الماء -والذي يعادل 35 درجة مئوية-على الجزء العلوي من الجسم لمدة 30 دقيقة. ويمكن لأي درجة حرارة أن تستثير داء الشرية المائية، ومع ذلك فإن المحافظة على الضغط عند درجة حرارة مشابهة لدرجة حرارة جسم الإنسان الطبيعية (37 درجة مئوية) يساعد على تجنب التشوش الذي يحدث مع الشرية الناتجة عن البرودة أو الحرارة المحلية. بالإضافة إلى ذلك، يمكن غمر الساعد أو اليد في الماء بدرجات حرارة متفاوتة. ويتطلب تشخيص الشرية المائية استبعاد الأنواع الأخرى من الشرية الفيزيائية، لذلك يجب إجراء التمرين واختبار مكعب الثلج لاستبعاد الأنواع الأخرى من الشرى البدني. وينبغي التمييز بين الشرى المائي والأكسيجينيك «حكة شديدة في الجلد»، حيث تؤدي ملامسة الماء لوقت قصير إلى إثارة الحكة الشديدة دون إصابة الجلد أو احمراره. إلى الآن لا تُعرف طريقة انتشار داء الشرية المائية بالكامل ومع ذلك، فقد تم اقتراح عدة آليات. وقد أٌشير إلى أن تفاعل الماء مع عنصر يوجد بداخل أو على طبقة دهنية، يٌنتج مادة سامة. وامتصاص هذه المادة من شأنه أن يكون له تأثير على تحلل الخلايا الصارية مع إفراز الهيستامين.
الشرية المائية ونوع الجنس البشري
يتم تصنيف الشرية المائية التي تُعرف باسم الأرتيكاريا الفيزيائية النادرة، كنوع فرعي منفصل من الشرى (Urticaria). تم الإبلاغ عنها لأول مرة من قِبل والتر بي شارلي أي آل في عام 1964. ويُنظر في معظم الأحيان لخلايا الحكة عند ملامسة الماء خلال فترة البلوغ لدى الإناث عند سن الإنجاب. أما الذكور فهم أقل تأثراً حتى إذا كانت أغلبية الحالات متفرقة في طبيعتها، فإن الحالات العائلية تُسجل أيضًا. ويمكن للماء في جميع أشكاله مثل مياه الصنبور أو مياه البحر أو مياه حمام السباحة أو العرق أو الدموع أو اللعاب أن يسبب الآفات.
الوقاية
الجزء الأكثر تأثيرًا من هذا الاضطراب هو عدم وجود حساسية من الماء وحقن الماء بنبات الأيائل كمسبب للحساسية حتى عند التعرض المتكرر. إن تجنب مسببات الحساسية كمبدأ عام في أي اضطرابات حساسية تستلزم تجنب التعرض للماء. ويتم الإبلاغ عن الاستعمال الموضعي لمضادات الهيستامين كاستخدام 1 ٪ من الديفينهيدرامين «مركب مضاد للهيستامين يستخدم لتخفيف أعراض الحساسية» قبل التعرض للماء للحد من هذه الخلايا الصغيرة المرتفعة. ويمكن استخدام الزيت في الكريمات وفي الفلزات كعوامل حاجزة للماء قبل الاستحمام أو في الحمام مع التحكم الجيد في الأعراض. تختلف الفعالية العلاجية لمختلف فئات الأدوية من حالة إلى أخرى.
العلاج
لا يوجد علاج من شأنه أن يخلص المريض من أعراض الشرية المائية. وتستخدم معظم العلاجات لتقليل آثار المرض وتوفير المزيد من الراحة عندما تكون ملامسة الجسم للماء لازمة.
• مضادات الهيستامين التي تؤخذ عن طريق الفم: مضادات الهيستامين مثل الهيدروكسيزين "Hydroxyzine" أو التيرفينادين "Terfenadine" أو السيبروهيبتادين "Cyproheptadine" تستخدم كثيرًا لعكس أو تقليل آثار الشرية المائية. وستتنوع الاستجابة العلاجية لهذه الأدوية من مريض لآخر، ولم يتم العثور حتى الآن على فوائد تطبيق مضاد الهيستامين على الجلد لإنشاء صلة مباشرة لتقليل تأثيرات الشرية المائية.
•الكورتيكوستيرويدات الموضعية «هي أدوية مركّبة من الكورتيكوستيرويد (من صنع الإنسان) تُستخدم لعلاج حالات الجلد مثل الطفح الجلدي والتهاب الجلد والحكة والأكزيما والصدفية». وقد اُستخدم الكورتيزون عن طريق الحقن للمساعدة في علاج الشرية المائية في الماضي. أما فوائد هذا الدواء وتأثيره الفعلي فهم غير واضحين إلى هذا الوقت.
•الأدرينالين إن المرضى الذين يعانون من نوبات حادة من الشروية التي تبدو أنها حادة سيستخدمون هذا الدواء بشكل متكرر للمساعدة في تقليل ظهور توسع الأوعية الجلدية. ومن الممكن أن يساعد هذا أيضًا في تثبيط تحلل الخلايا الصارية والذي قد يساهم في وجود الشرية المائية.
•العلاج بنوع من أنواع الأشعة فوق البنفسجية: في تجربة ما أُعطيت امرأة تبلغ من العمر 21 عامًا علاجًا بنوع من أنواع الأشعة الفوق بنفسجية أربع مرات في الأسبوع بجرعات متزايدة للمساعدة في السيطرة على أعراض الشرية المائية. ومع زيادة الجرعة اختفت الآفات والحكة الناجمة عن المرض.
•الأشعة الفوق بنفسجية: يستخدم الإشعاع بشكل شائع جنبًا إلى جنب مع مضادات الهيستامين للمساعدة في تخليص المريض من الآفات المنتشرة التي تسببها الشرية المائية. وسيسبب هذا العلاج سماكة البشرة التي يمكن أن تمنع بدورها الماء من اختراق هذه الطبقة والتفاعل مع الخلايا تحتها، قد يسبب العلاج بالأشعة فوق البنفسجية أيضًا تقييد الخلايا الصارية للحد من استجابتها للمثيرات ولمثبطات المناعة التي يمكن أن تساعد في منع هذه التفاعلات.
• ستانوزولول: تم العثور على العلاجات لفيروس نقص المناعة البشرية للمساعدة في أعراض الشرية المائية كذلك.
• كابسيسن «هو عنصر نشط من الفلفل الحار»: يستخدم هذا الدواء في كثير من الأحيان لإنتاج زوستريكس، وهو كريم يُستخدم لتقليل الألم الناجم عن الشرية المائية.
• طرق المنع: في بعض الحالات، يمكن استخدام الزيت في محلول الماء أو في الكريم على الجلد لحمايته من التعرض للمياه أثناء الغسيل أو أداء الأنشطة المائية. لا يبدو أن هناك تأثيرًا جانبيًا لهذه الطريقة وهذا الاستعمال هو أسهل من العديد من الخيارات الأخرى. كما يوصي الأطباء بأن يستخدم هؤلاء المرضى حواجز مادية كالمظلة أو الملابس الواقية لتجنب الاتصال بالماء لحماية المرضى من التفشي المحتمل. ويجب أيضًا تجنب الأنشطة مثل السباحة أو زيارة الحديقة المائية للتقليل من خطر تفشي المرض.